Workshop #5
Gesundheitliche Chancengerechtigkeit im Kontext von Migration und Klimawandel
Die Auswirkungen des Klimawandels zeigen sich besonders stark in Regionen der Welt, die sowieso schon von Armut betroffen sind. Welche Folgen das für Migration und Flucht hat und welche Lösungen mehr Gerechtigkeit beim Zugang zu Gesundheitsversorgung schaffen könnten, darüber diskutierten Prof. Timo Ulrichs und Dr. Lukas Herrmann gemeinsam mit den Teilnehmenden im Workshop #5.
Was ist die Kernthese des Impulsvortrags?
Die Auswirkungen des Klimawandels betreffen vor allem ärmere Weltregionen. Die Gesundheitssysteme dort verfügen häufig nicht über ausreichend Kapazitäten und Resilienz, mit diesen zusätzlichen Herausforderungen umzugehen. Diese Situation ist eine Ursache für Migration.
Welche Fragen wurden besprochen?
- Welche Auswirkungen hat der Klimawandel auf die Gesundheit und wer ist zuerst betroffen?
- Wie kann gesundheitliche Ungleichheit gemessen werden und welche Indikatoren gibt es (vgl. inverse care law, siehe Infobox weiter unten)?
- Welche markt- und planwirtschaftlichen Instrumente können helfen, die Gesundheitsversorgung gerechter und bedarfsgerechter zu gestalten?
- Welche strukturellen und konzeptionellen Lösungsansätze gibt es, um angesichts von Klimawandelfolgen und Migration die Gesundheitsversorgung gerechter, resilienter und durchhaltefähiger zu gestalten?
Inverse Care Law
Die Idee vom “invers care law” wurde erstmals von Julian Tudor Hart im Jahr 1971 in “The Lancet” vorgestellt. Darin beschrieb er zwei Beobachtungen.
Beobachtung 1: Die Gesundheitsversorgung ist dort am besten, wo sie am wenigsten benötigt wird.
Beobachtung 2: Dieser Effekt wird umso gravierender, je mehr marktwirtschaftliche Kräfte im Gesundheitssystem wirken.
Was waren die wichtigsten Erkenntnisse?
Die wichtigste Erkenntnis aus der Diskussion dieser Fragen im Workshop ist die Notwendigkeit, die lokalen Gesundheitssysteme vor Ort nachhaltig zu stärken und in die Lage zu versetzen, auch in Krisensituationen und unter besonderen gesundheitlichen Herausforderungen die Versorgung der Bevölkerung sicherzustellen (Resilienz).
Das geht am besten, indem das gesamte Gesundheitssystem gestärkt wird und nicht nur einzelne Bereiche (wie z.B. die Tuberkulosekontrolle). Dabei müssen auch soziale Determinanten von Gesundheit berücksichtigt werden.
Wie geht es weiter?
Angesichts schwindender Ressourcen und dem Ausstieg der USA aus wichtigen Projekten brauchen wir multilaterale Ansätze, um die Gesundheitssysteme in den betroffenen Ländern politisch und finanziell zu stärken. Dies sollte am besten im Rahmen der WHO-Initiative „Universal Health Coverage“ (UHC) geschehen (siehe nachfolgende Infografik). In diesem Zusammenhang ist auch die Stärkung der öffentlichen Gesundheitsversorgung sowie der Ausbau der primärmedizinischen Versorgung wichtig.
Drei Dimensionen der Abdeckung
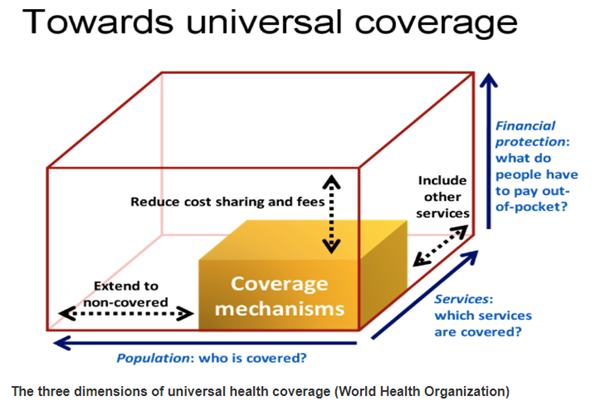
Das UHC-Konzept der WHO umfasst drei Dimensionen der Absicherung: Wer erhält die Gesundheitsleistung, wie welche Leistungen werden angeboten und wie werden sie finanziert?
Quelle: www.who.int
Darüber hinaus besteht die Möglichkeit, eigene Best-Practice-Ansätze international zu teilen, z.B. für den Ausbau von klimaresilienter Infrastruktur, für die Entwicklung von Hitzealarmplänen für deutsche Großstädte, für die Verwendung künstlicher Intelligenz oder für die Verwendung von Telemedizin, um auch Menschen zu erreichen, die wenig Zugang zu ihrem Gesundheitssystem haben.
Wie kann man globale Gesundheit unterstützen?
Wer sich in Projekten der globalen Gesundheit engagieren möchte, kann sich an das Institute for Research in International Assistance der Akkon-Hochschule für Humanwissenschaften wenden.
Kontakt:
Prof. Timo Ulrichs
timo.ulrichs@akkon-hochschule.de
Lukas Herrmann
lukas.herrmann@akkon-hochschule.de
Akkon-Hochschule für Humanwissenschaften Berlin
Text: Prof. Dr. Timo Ulrichs und Dr. Med. Lukas Herrmann
Prof. Dr. med. Dr. PH Timo Ulrichs beschäftigte sich am Max-Planck-Institut für Infektionsbiologie mit immunologischen Fragen der Tuberkulose. Diese Arbeiten setzte er als Postdoc in Boston und New York fort. Zurück in Berlin war Ulrichs gleichzeitig am MPI und an der Charité tätig, wo er seine Facharztausbildung zum Mikrobiologen und Infektionsepidemiologen absolvierte. Von 2006 bis 2021 arbeitete er als Referent am BMG. Gleichzeitig promovierte er an der Fakultät für Gesundheitswissenschaften der Universität Bielefeld zum Doctor of Public Health. 2018 gründete er das Institute for Research in Internatinal Assistance (IRIA) an der Akkon Hochschule.
Dr. med. Lukas Herrmann ist Facharzt für Inneren Medizin. Sein Interessensschwerpunkt liegt in der Behandlung von Infektionserkrankungen. Er lehrt im Gebiet Globale Gesundheit und Entwicklungszusammenarbeit und ist Co-Founder von UnifiedForHealth e.V. Die Plattform unterstützt das Nachhaltigkeitsziel „Gesundheit und Wohlergehen“ der Agenda für nachhaltige Entwicklung (SDG 3) und die von der WHO erklärten Ziele zur universellen Gesundheitsversorgung.

